La parola “schisi” deriva dal greco “Skhisis”, ovvero “fenditura”.
Si tratta di una patologia di origine genetica che può manifestarsi in numerosissimi modi.
La caratteristica comune di tutte le schisi è la soluzione di continuità dei tessuti in una o più parti del corpo. In sostanza alcune aeree avranno delle vere e proprie fenditure, visibili ad occhio nudo, in cui i tessuto epidermico apparirà come nettamente separato.
Le forme più comuni di schisi sono:
· Labioschisi (o cheiloschisi): il cosiddetto labbro leporino
· Raschischisi: è la spina bifida, ovvero una malformazione del rachide e del midollo spinale
· Palatoschisi: una malformazione del palato
· Neuroschisi: malformazione del tessuto nervoso, è forse la più pericolosa delle schisi
· Schisi della mano e del piede (o ectrodattilia): si manifesta con uno sviluppo incompleto delle dita delle mani o dei piedi. In alcuni casi le dita possono essere completamente assenti
Esistono però anche:
· La schisi dello sterno: molto rara, si sviluppa come le altre durante la gravidanza e viene risolta necessariamente tramite operazione chirurgica per ricostruire la parte di parete toracica assente.
· La schisi dell’ugola: decisamente comune (colpisce circa l’1% della popolazione mondiale) ma sostanzialmente innocua. È provocata da una fusione non perfetta nei due processi, mediale nasale e maxilofacciale.
Le schisi in dettaglio: la cheiloschisi
Sebbene le schisi abbiano in comune la già citata separazione dei tessuti è evidente come le conseguenze di questa patologia varino moltissimo a seconda che essa colpisca le labbra, il palato, la spina dorsale o il piede del paziente. Le soluzioni chirurgiche, e non solo, per risolvere la schisi saranno ovviamente differenti e varieranno anche in base all’età e alle condizioni fisiche del paziente. È quindi necessario conoscere ogni singola schisi in dettaglio per capire come affrontarla nel modo migliore per la salute del malato.
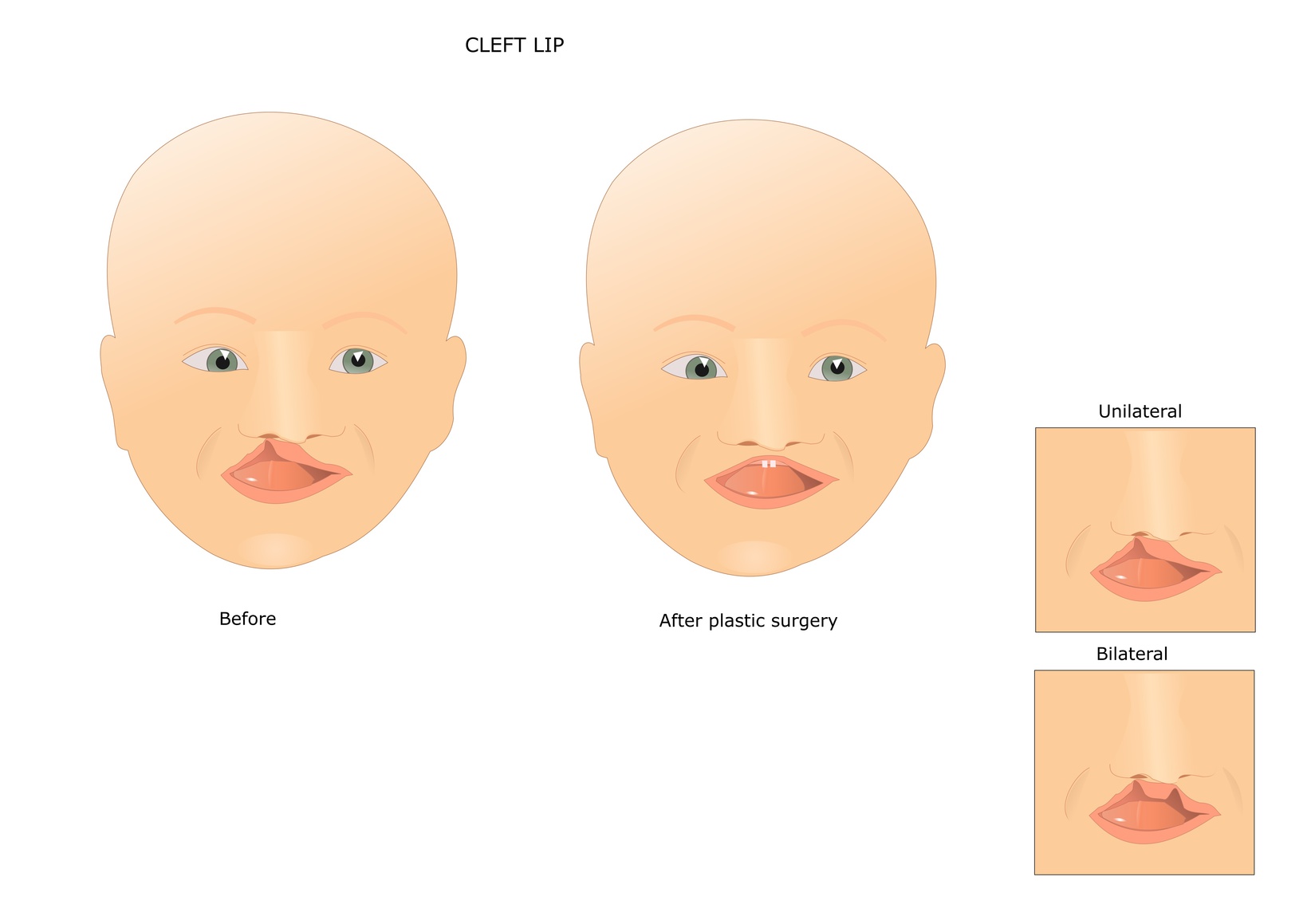
La cheiloschisi è una patologia che colpisce il labbro superiore. Fortunatamente ha un incidenza decisamente bassa, e interessa all’incirca lo 0,12% dei neonati. La fenomenologia della cheiloschisi è decisamente molto varia, sia per la zona interessata (labbra, naso, gengive o palato), sia per l’intensità con cui si manifesta.
Questa malformazione inizia in modo nascosto durante la gravidanza ed è causata da una bassa coesione del tessuto cartilagineo situato sotto la zona del naso.
Come abbiamo detto la cheiloschisi colpisce varie parti del viso del bambino:
· Labioschisi: è la più famosa, è la patologia del “labbro leporino”, cioè labbro simile a quello della lepre. Ciò che accade in questa schisi è una saldatura insufficiente delle tre parti del labbro superiore. Quando è meno intensa si limita ad interessare una parte del labbro; quando è molto aggressiva si fa strada fino alla narice, creando notevoli problemi ed imbarazzi dal punto di vista estetico. Ovviamente tali imbarazzi iniziano a farsi strada nella vita del bambino intorno ai 3, 4 anni di età, fino a manifestare tutta la loro drammaticità nella delicatissima età adolescenziale. Va da sé che il labbro leporino dovrà necessariamente essere risolto per via chirurgica per donare al giovane o alla giovane quella sicurezza in se stessi che nasce dall’accettazione e dall’apprezzamento per il proprio corpo.
· Palatoschisi: fortunatamente è meno invasiva in quanto, come dice la parola stessa, interessa il palato (quello molle o quello duro) a volte raggiungendo anche i denti incisivi.
· Labiopalatoschisi: è particolarmente complessa in quanto colpisce sia le labbra sia il palato e provoca gravi complicazioni nella normale forma ed alloggiamento dei denti, rendendo difficile una normale masticazione (oltre ovviamente a causare gravi problemi di carattere estetico / psicologico).
Le schisi in dettaglio: la schisi vertebrale
Passiamo ora dalle labbra alla schiena ed in particolare alle vertebre. La schisi vertebrale si manifesta con una saldatura incompleta fra le vertebre, soprattutto nella zona lombo-sacrale, ovvero la parte bassa della schiena. Proprio come la cheiloschisi anche la schisi vertebrale manifesta tre varianti principali:
· La spina bifida (tecnicamente detta “mielomeningocele”)
· La spina bifida occulta
· Il meningocele
Il meningocele si manifesta con una errata chiusura della colonna vertebrale nella sua parte posteriore. Tale patologia compare mentre il feto cresce e può portare a complicanze non solo di tipo fisico ma anche neurologico. Ciò che avviene nel momento in cui la fessura ossea aumenta di estensione è una protrusione (cioè una fuoriuscita) delle meningi aracnoide e dura madre. Esse formano una vera e propria ernia che fluttua all’esterno del corpo del feto. L’ernia è spesso di dimensioni notevoli in quanto la fessura ossea arriva ad estendersi fino ad oltre 5 vertebre.
Il melingocele non va assolutamente sottovalutato perché, nonostante sia meno pericoloso della spina bifida, può causare anche la paralisi delle gambe e un’ incontinenza sia urinaria sia rettale, con tutti gli imbarazzi e le difficoltà del caso. Anche la meningite può comparire più frequentemente se si viene colpiti da melingocele, una ragione in più per prestare la massima attenzione a questa patologia.
La spina bifida
Fra le malformazioni del sistema nervoso la spina bifida è una delle più diffuse; si calcola che colpisca circa 1 neonato ogni 7 – 8-000 nati. Si manifesta in numerosi modi, uno dei quali sempre drammaticamente mortale: la spina bifida aperta. Essa è provocata dall’impossibilità di chiudere il neuroporo posteriore all’inizio dello sviluppo dell’embrione (il neuroporo è un’apertura del tubo neurale che dovrebbe chiudersi naturalmente).
La “classica” spina bifida prende invece il nome di mielomeningocele: una protrusione di dura madre, aracnoide e (cosa più grave) midollo. Il versamento del liquor provoca una terribile reazione di tipo macerante, che spesso causa meningite. La possibilità di morte entro pochi mesi dalla nascita è purtroppo una possibilità molto frequente; nel caso il bambino riesca a sopravvivere non avrà comunque vita facile, in quanto soffrirà per sempre di disturbi allo sfintere e possibili paralisi gravemente invalidanti.
La prevenzione della spina bifida
Se siete delle mamme in dolce attesa sicuramente sarete preoccupatissime che la spina bifida possa colpire i vostro bambino. Fortunatamente la scienza medica ha individuato una sostanza che se somministrata prima della nascita del bimbo (di solito per le prime 7 settimane di dolce attesa) può ridurre notevolmente il rischio di spina bifida.
L’acido folico (detto anche “folacina” fu scoperto alla fine degli anni ’30 e attualmente è molto utilizzato proprio per prevenire molte malformazioni del feto. La dose consigliata è di circa 0,4 grammi per die (cioè al giorno), sebbene alcuni medici raccomandino in alcuni casi dosaggi ben dieci volte superiori.
Le migliori diagnosi e terapie per la spina bifida
Numerose statistiche mediche hanno dimostrato come l’esame ecografico del feto sia la diagnosi migliore per individuare la presenza della spina bifida nel bambino. Un tempo si preferivano dei controlli “fisici” quali il dosaggio nel siero materno o nel liquido amniotico dell’ alfa-fetoproteina
(una proteina che viene creata dal fegato del feto e nelle donne in gravidanza, dal sacco vitellino)
ma si tratta di tecniche diagnostiche ormai abbandonate. L’ecografia viene indirizzata sia verso la colonna vertebrale del feto sia sul cranio, con un’analisi accurata del cervelletto fetale e della cosiddetta cisterna magna (una zona del cervello situata fra il midollo spinale ed il cervelletto, nella quale viene raccolto il liquido detto cefalorachidiano, che si produce in varie parti del cervello)
Questo esame diagnostico è decisamente accurato in quanto permette di escludere la presenza della spina bifida con una approssimazione superiore al 95%.
Purtroppo molte forme di spina bifida sono difficilmente curabili.
Esiste però una variante (la spina bifida occulta) che ha un decorso asintomatico che non crea difficoltà al feto.
Altre due forme invece (il mielomeningocele ed il meningocele) possono essere affrontate solo chirurgicamente, tentando di chiudere la pericolosa apertura situata nel rachide. Ovviamente non si tratta di un’operazione semplice e dovrà essere effettuata solo da dei chirurghi specializzati e di chiara fama. Esiste sempre la possibilità di operare in chirurgia prenatale e si preferisce eseguire la delicata operazione nei primi 170 giorni di gestazione. L’utero materno verrà aperto e successivamente si tenterà di correggere le problematiche del midollo spinale del feto.




 Il Centro Fisioterapia Roma ® negli ultimi anni ha conquistato la fiducia di numerosissimi pazienti grazie ai suoi sistemi di riabilitazione basati sulla qualità e sul controllo costante da parte dell'equipe.
Il Centro Fisioterapia Roma ® negli ultimi anni ha conquistato la fiducia di numerosissimi pazienti grazie ai suoi sistemi di riabilitazione basati sulla qualità e sul controllo costante da parte dell'equipe.